Sie sind hier: Startseite > Harnleiter > Operationen > Ureterozystoneostomie
Ureterozystoneostomie: Harnleiterneuimplantation nach Leadbetter, Psoas-Hitch oder Boari
Transvesikale Ureterozystoneostomie
Indikationen
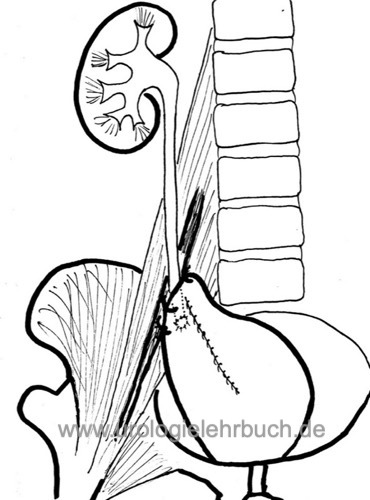
Die transvesikale Ureterozystoneostomie ist die Neuimplantation des Harnleiters in die Harnblase zur Therapie des Vesikoureteraler Reflux (VUR). Bei der transvesikalen Technik wird nach Eröffnung der Harnblase der distale Ureter mobilisiert und in einen submukösen Neotunnel reimplantiert (Steffens u.a., 2006).
- Technik nach Leadbetter-Politano: der Neotunnel wird oberhalb des Ureterostiums angelegt, die Mündungsstelle des Ureters bleibt gleich.
- Technik nach Cohen: der Neotunnel wird in Verlängerung des Harnleiterverlaufs angelegt, die Mündungsstelle des Ureters verlagert sich auf die Gegenseite des Trigonums (transtrigonale Reimplantation).
 |
Kontraindikationen
Gerinnungsstörungen. Klinisch unbedeutender vesikoureteraler Reflux. Funktionsarme Niere unter 10–20% der GFR. Grunderkrankungen mit zu hohem OP-Risiko.
Technik der transvesikalen Ureterozystoneostomie
Patientenvorbereitung:
Zystoskopie, retrograde Pyelographie oder Miktionszysturethrogramm zur Überprüfung der Diagnose je nach Indikation. Ausschluss oder Therapie einer Harnwegsinfektion. Perioperative Antibiotikaprophylaxe, Dauerkatheter nach Desinfektion und sterilem Abdecken.
Operativer Zugang:
Bei Kindern genügt ein extraperitonealer Pfannenstielzugang in Rückenlage zur Therapie des VUR. Die Harnblase wird an der Vorderwand von Fett befreit, störende Blutgefäße koaguliert. Haltefäden und vertikale Eröffnung der Harnblase.
Technik der Ureterozystoneostomie nach Leadbetter-Politano:
- Eröffnung der Harnblase, Einlegen einer MJ-Schiene und Fixierung mit dünnem schnell resorbierbarem Faden am Harnleiter. Großzügige Umschneidung des Ostiums und Mobilisation des intramuralen Anteils des Harnleiters unter leichtem Zug am MJ.
- Der distale intramurale Harnleiter wird vollständig mobilisiert, die Präparation wird so weit als möglich nach extravesikal fortgesetzt.
- Die Harnblase wird 3–4 cm kranial des alten Ostiums für das Neoostium mit einer Rechtwinkelklemme perforiert perforiert und der neue Durchtritt mit einem Gefäßzügel gesichert.
- Der Harnleiter wird samt MJ durch das Neoostium umgelagert, der alte Harnleiterdurchtritt durch die Harnblasenwand wird verschlossen (PDS 3-0).
- Die Harnblasenschleimhaut wird vom Neoostium zum alten Ostium mit Kochsalzlösung unterspritzt und anschließend mit einer Overholtklemme tunneliert.
- Der Harnleiter samt MJ wird durch den Neotunnel bis zum alten Ostium geführt. Dort wird der dysplastische Anteil des alten Ostiums resiziert und etwas spatuliert. Anschließend wird der Harnleiter mit der Mucosa des alten Ostiums mit PDS 4-0 fixiert. Bei 6 Uhr werden tiefgreifende Naht bis in die Muscularis der Harnblase zur sicheren Fixierung angelegt.
- Zusätzliche dünne Nähte verschließen die Schleimhaut im Bereich des neuen Durchtritts.
- Bei unkomplizierter Operation verzichten manche Autoren auf eine Harnleiterschiene. Alternativ wird eine neue Harnleiterschiene oder Ernährungssonde 4–5 CH eingelegt, dabei wird die Weite und fehlende Knickbildung überprüft. Die Schiene wird transvesikal-transkutan ausgeleitet.
- Suprapubischer DK, fakultativ Drainage, Zweischichtiger Harnblasenverschluss.
Technik der Ureterozystoneostomie nach Cohen:
Der intramurale Harnleiter wird, wie oben ausgeführt, vollständig mobilisiert. Die Mukosa wird vom alten Ostium in Richtung der Gegenseite tunneliert. Der Harnleiter samt MJ wird durch den Neotunnel bis zum neuen Ostium geführt und reimplantiert. Die Reimplantation nach Cohen gilt als einfacher, da der Harnleiter nicht neu positioniert werden muss. Die erschwerte retrograde Sondierung des oberen Harntrakts im weiteren Lebensverlauf ist jedoch ein gewichtiger Nachteil.
Technische Modifikationen der transvesikalen Harnleiterreimplantation
Die Technik nach Leadbetter und Cohen kann vesikoskopisch (endoskopisch robotisch-assistiert) durchgeführt werden, es wwurden Serien in kleiner Fallzahl publiziert (Kruppa u.a., 2023).
Nachsorge
Allgemeine Maßnahmen:
Frühzeitige Mobilisation. Thromboseprophylaxe je nach Alter (bei Kindern i.d.R. nicht notwendig). Laborkontrollen. Wundkontrollen und regelmäßige Untersuchung des Abdomens.
Analgesie:
Schmerztherapie mit einer Kombination aus Nichtopioid und Opioid.
Drainagen und Katheter:
Drainage 1–2 Tage, bis die Fördermenge deutlich unter 50 ml ist. Zügige Entfernung des transurethralen DK je nach Hämaturie. Die transkutan ausgeleitete Harnleiterschiene kann nach 5–7 Tagen entfernt werden. Entfernung des suprapubischen DK nach 8–10 Tagen, in der Regel ohne Zystogramm.
Komplikationen der transvesikalen Ureterozystoneostomie
Harnstau:
Postoperativer Harnstau bessert sich häufig spontan nach Abschwellung des postoperativen Ödems. Die (Wieder)Einlage einer Harnleiterschiene ist technisch schwierig (Alternative: Nephrostomie). Selten kann durch Narbenbildung, Abknickung des Ureters oder durch Ischämie eine prävesikale Harnleiterstriktur entstehen und eine operative Revision erzwingen.
Weitere Komplikationen:
(Persistierender) vesikoureteraler Reflux, Blutung, Wundinfektion, Harnwegsinfektion, Urinom, Verletzung des Vas deferens.
Extravesikale Harnleiterreimplantation
Indikationen
Die Ureterozystoneostomie ist die Neuimplantation des Harnleiters in die Harnblase zur Therapie des vesikoureteraler Reflux (VUR). Bei der extravesikalen Technik nach Lich-Gregoir wird der intramurale Harnleiter von doral extravesikal präpariert, ohne die Harnblase zu eröffnen (Riedmiller u.a., 2008). Die Tunnelierung wird durch die Inzision und Verschluss des Detrusors über dem Harnleiter erreicht.
Kontraindikationen
Gerinnungsstörungen. Klinisch unbedeutender vesikoureteraler Reflux. Funktionsarme Niere unter 10–20% der GFR. Grunderkrankungen mit zu hohem OP-Risiko. Intravesikale Begleitpathologie wie Ureterozele, Megaureter oder ektoper Harnleiter. Säuglinge in den ersten 12 Lebensmonaten oder Erwachsene.
Technik der extravesikalen Ureterozystoneostomie
Patientenvorbereitung:
Zystoskopie, retrograde Pyelographie oder Miktionszysturethrogramm zur Überprüfung der Diagnose je nach Indikation. Ausschluss oder Therapie einer Harnwegsinfektion. Perioperative Antibiotikaprophylaxe, Dauerkatheter nach Desinfektion und sterilem Abdecken. Füllung der Harnblase.
Operativer Zugang:
Bei Kindern genügt ein extraperitonealer Pfannenstielzugang zur Therapie des VUR, die Harnblase wird extraperitoneal freigelegt, unter dem Lig. umbilicale mediale (nach Durchtrennung) wird der Ureter identifiziert und angezügelt.
Technik nach Lich-Gregoir:
- Ausgehend von der Harnleitermündung werden die Adventitia und der Detrusor in Richtung des normalen Ureterverlaufs über eine Strecke von 4–5 cm unter Schonung der Mukosa durchtrennt, dabei helfen Haltenähte durch die Harnblasenmuskulatur.
- Um die Detrusorinzision zu einem Graben auszubilden, wird die Mukosa etwas von der Harnblasenmuskulatur gelöst. Der Harnleiter wird in den neu gebildeten "Detrusorgraben" gelegt und der Detrusor mit 4-0 monofilen resorbierbaren Einzelknopfnähten wieder verschlossen. Der Harnleiter liegt nun submukös und verhindert den Reflux.
Nachsorge
Allgemeine Maßnahmen:
Frühzeitige Mobilisation. Thromboseprophylaxe je nach Alter (bei Kindern i.d.R. nicht notwendig). Laborkontrollen. Wundkontrollen und regelmäßige Untersuchung des Abdomens.
Analgesie:
Schmerztherapie mit einer Kombination aus Nichtopioid und Opioid.
Katheter:
Zügige Entfernung des transurethralen DK, je nach Mukosaverletzung und Hämaturie. Kontrolle des Restharns.
Komplikationen der extravesikalen Ureterozystoneostomie
Harnstau:
Postoperativer Harnstau durch Ödem und Hämatom. Narbenbildung und eine prävesikale Harnleiterstriktur erzwingen selten eine operative Revision (unter 1%).
Restharn:
Bei bilateraler Operation nach Lich-Gregoir entwickeln bis zu 10% eine passagere Harnblasenentleerungsstörung. Die beidseitige Nervenverletzung im Bereich des Trigonums wird für die hohe Rate an Harnblasenentleerungsstörungen angeschuldigt.
Weitere Komplikationen:
(Persistierender) vesikoureteraler Reflux, Blutung, Wundinfektion, Harnwegsinfektion, Urinom, Verletzung des Vas deferens.
Ureterozystoneostomie bei Ureterdefekten
Die Ureterozystoneostomie ist die Neuimplantation des Harnleiters in die Harnblase, in Kombinationen mit plastischen Techniken der Harnblase können längerstreckige prävesikale Ureterdefekte überbrückt werden bei:Kontraindikationen
Gerinnungsstörungen. Klinisch unbedeutender vesikoureteraler Reflux. Funktionsarme Niere unter 10–20% der GFR. Grunderkrankungen mit zu hohem OP-Risiko. Unzureichende Harnblasenkapazität.
Patientenvorbereitung:
Zystoskopie, retrograde Pyelographie oder URS zur Überprüfung der Diagnose. Falls möglich wird eine DJ-Harnleiterschiene eingelegt. Ausschluss oder Therapie einer Harnwegsinfektion. Perioperative Antibiotikaprophylaxe, Dauerkatheter nach Desinfektion und sterilem Abdecken. Füllung der Harnblase.
Operativer Zugang:
Je nach Indikation ist eine mediane extraperitonale Unterbauchlaparotomie (gute Erweiterungsmöglichkeiten), ein schräger Unterbauchschnitt (Gibson) oder ein paramedianer Zugang möglich. Zunächst extraperitoneale Freilegung der Harnblase. Soweit möglich, wird das Peritoneum von der Harnblase abpräpariert. Je nach Voroperationen ist ein transperitoneales Vorgehen realistischer. Der Harnleiter wird prävesikal oder in Höhe der Iliakalkreuzung identifiziert und angezügelt. Je nach Grunderkrankung wird der distale erkrankte Harnleiter ligiert oder mobilisiert und mit Ostium reseziert. Das proximale narbenfreie Ende des erkrankten Harnleiters wird spatuliert und eine MJ-Harnleiterschiene mit schnell resorbierbaren Faden fixiert. Bei allen Schritten ist auf die Gefäßversorgung des Ureters zu achten.
Psoas-Hitch Ureterozystoneostomie:
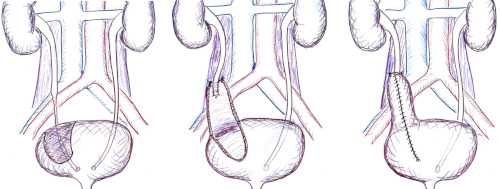
Um einen prävesikalen Ureterdefekt von 6–10 cm zu überbrücken, kann die Harnblase mit Hilfe von lockeren Fixierungsnähten am M. psoas (Cave: N. genitofemoralis) in Richtung Niere verlagert werden [Abb. Psoas-Hitch]. Die Eröffnung der Harnblase quer zur Zugrichtung mit einem Längsverschluss nach Reimplantation ermöglicht die maximale Mobilisation. Oberhalb der Fixierungsnähte wird mit dem Overholt ein Neoostium perforiert und eine Ureterozystoneostomie nach Leadbetter-Politano wie oben beschrieben oder in refluxiver Technik durchgeführt. Mit der Psoas-Hitch-Technik kann ungefähr 6–10 cm defekter Ureter überbrückt werden.
 |
Ureterozystoneostomie mit Boari-Lappen:
Um einen langstreckigen prävesikalen Ureterdefekt von bis zu 15 cm Länge (je nach Harnblasenkapazität) zu überbrücken, kann Lappen aus der Harnblase in Richtung Niere geschlagen werden [Abb. Boari-Lappen]. Der Lappen sollte an der Basis mindestens 4 cm breit sein. Das Länge-Breite-Verhältnis des Lappens sollte maximal 3:1 betragen, um eine Ischämie im Implantationsgebiet zu vermeiden. Der Lappen wird mit Fixierungsnähten locker am M. psoas befestigt (Cave: N. genitofemoralis), die Harnleiterreimplantation wird nach Leadbetter-Politano wie oben beschrieben oder in refluxiver Technik durchgeführt durchgeführt. Nach der Reimplantation wird der Harnblasenlappen tubulär verschlossen.
 |
Drainagen:
Eine Drainage des kleinen Beckens ist sinnvoll. Die MJ-Schiene wird transvesikal-transkutan ausgeleitet und an der Haut fixiert.
Nachsorge
Allgemeine Maßnahmen:
Frühzeitige Mobilisation. Thromboseprophylaxe. Laborkontrollen. Wundkontrollen und regelmäßige Untersuchung des Abdomens.
Analgesie:
Schmerztherapie mit einer Kombination aus Nichtopioid und Opioid.
Drainagen und Katheter:
Drainage 1–2 Tage, bis die Fördermenge deutlich unter 50 ml ist. Die transkutan ausgeleitete Harnleiterschiene kann nach 5–7 Tagen entfernt werden. Dauerkatheter je nach Harnblaseneröffnung und Rekonstruktion 5–10 Tage (Entfernung ggf. mit Zystogramm).
Komplikationen der transvesikalen Ureterozystoneostomie
Reduktion der Harnblasenkapazität:
Pollakisurie, Nykturie, Drangbeschwerden, Dranginkontinenz.
Harnstau:
Postoperativer Harnstau durch Ödem und Hämatom, selten kann durch Narbenbildung, Abknickung des Ureters oder durch Ischämie eine Harnleiterstriktur entstehen.
Weitere Komplikationen:
Vesikoureteraler Reflux, Blutung, Wundinfektion, Harnwegsinfektion, Urinom, Verletzung von Nachbarorganen (Darm, Nerven, Vas deferens).
| Transureteroureterostomie | Suchen | Zystoskopie |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur der Harnleiterneuimplantation
Hinman: Atlas Urologischer Operationen im Kindes- und Erwachsenenalter.
C. Kruppa et al., “Vesicoscopic vs. Open Ureteral Reimplantation According to Cohen and Leadbetter-Politano for Vesicoureteral Reflux.,” J Clin Med., vol. 12, no. 17, 2023, doi: 10.3390/jcm12175686.
H. Riedmiller and E. W. Gerharz, “Antireflux surgery: Lich-Gregoir extravesical ureteric tunnelling.,” BJU int., vol. 101, no. 11, pp. 1467–1482, 2008, doi: 10.1111/j.1464-410X.2008.07683.x.
J. Steffens, E. Stark, B. Haben, and A. Treiyer, “Politano-Leadbetter ureteric reimplantation.,” BJU int., vol. 98, no. 3, pp. 695–712, 2006, doi: 10.1111/j.1464-410X.2006.06407.x.