Sie sind hier: Startseite > Penis > Harnröhrenstriktur
Harnröhrenstriktur: Ursachen, Diagnose und Therapie
Definitionen
Die Harnröhrenstriktur und Harnröhrenstenose ist eine Verengung der Harnröhre mit variablem Ausmaß an fibrotischem Gewebe (Gozzi u.a., 2008) (Peterson u.a., 2004). Die vordere Harnröhrenstriktur bezieht sich auf die Verengung der penilen und bulbären Harnröhre, welche vom Corpus spongiosum umgeben ist. Die anteriore Harnröhrenstriktur geht mit einer Spongiofibrose (Vernarbung des Corpus spongiosum) einher und wird am häufigsten durch Infektionen und direkte (iatrogene) Verletzungen verursacht. Hintere Harnröhrenstenose ist der bevorzugte Begriff für Verengungen der membranösen Urethra, der prostatischen Urethra oder des Blasenhalses, welche nicht vom Corpus spongiosum umgeben sind und nicht mit einer Spongiofibrose einhergehen. Eine Verengung der membranösen Harnröhre nach einer Beckenfraktur sollte als Harnröhren(distraktions)verletzung nach Beckenfraktur bezeichnet werden (Latini u.a., 2014).
Epidemiologie
Die Harnröhrenstriktur tritt im Alter häufiger auf. In den Industrieländern liegt die Prävalenz bei 600–900 pro 100.000 Männer. Höhere Zahlen sind in Entwicklungsländern zu verzeichnen, wo unbehandelte Infektionen eine wichtige Ursache für eine Harnröhrenstriktur darstellen.
Ätiologie (Ursachen) der Harnröhrenstriktur
Trauma:
die Distraktionsverletzung der membranösen Harnröhre durch ein Beckentrauma führt über eine narbige Defektheilung zu einer hinteren Harnröhrenstriktur. Das direkte Dammtrauma führt zur Kompressionsverletzung der bulbären Harnröhre mit dortiger Strikturentstehung. Auch banale initial komplikationslose Dammtraumata können nach Jahren eine Harnröhrenstriktur auslösen, dann wird jedoch das Trauma vom Patienten oft nicht mehr erinnert. Traumatische penile Harnröhrenstrikturen entstehen meist durch Manipulation durch die Harnröhre, d. h. v. a. iatrogen.
Infektionen:
die Gonorrhö hatte früher einen hohen Anteil bei der Genese der vorderen Harnröhrenstrikturen, durch eine rechtzeitige Antibiotikatherapie ist diese Komplikation selten geworden. Für andere Urethritis-Erreger ist die ursächliche Beziehung zwischen Infektion und Harnröhrenstriktur nicht nachgewiesen.
Iatrogen:
nach endoskopischen Eingriffen oder längerfristigen Katheterisierungen entsteht eine Drucknekrose oder direkte Verletzung meist im bulbären Bereich. Risikofaktoren für die Strikturentstehung nach Katheterisierung sind: Latexkatheter, dicklumige Katheter, Schock, intensivpflichtige Patienten, Harnwegsinfektion. Die TURP mit Antibiotikaprophylaxe und früher Katheterentfernung senkt die Strikturrate.
Harnblasenhalsstenose:
Die narbige Enge des Harnblasenauslasses ist eine typische Komplikation nach TURP.
Membranöse Harnröhrenstenosen:
nach Strahlentherapie oder Operation des Prostatakarzinoms.
Balanitis xerotica obliterans:
zunehmende Häufigkeit, führt zu Strikturen der Fossa navicularis. In der Folge kann durch Urinextravasation in die periurethralen Drüsen eine narbige Strikturerkrankung der gesamten Harnröhre entstehen.
Angeboren:
Sehr selten, wenn (per definitionem) nur Kinder vor der Gehfähigkeit und ohne Trauma oder Infektion in der Vorgeschichte berücksichtigt werden.
Pathologie der Harnröhrenstriktur
Je nach Ausmaß der fibrotischen Reaktion um die Harnröhrenenge werden epitheliale oder spongiofibrotische Harnröhrenengen unterschieden. Sehr selten sind maligne Harnröhrenengen, siehe Kapitel Penis/Malignome der männlichen Harnröhre.
Klinik der Harnröhrenstriktur
Obstruktive Miktionssymptome (Schwacher Harnstrahl, Schwacher Harnstrahl, Restharnbildung, Harnverhalt), irritative Miktionssymptome wie Pollakisurie und Nykturie. Harnwegsinfektionen, Prostatitis, Epididymitis. Durch eine Palpation kann der fibrotische Anteil der Harnröhrenstriktur eingeschätzt werden.
Diagnose der Harnröhrenstriktur
Harnstrahlmessung:
Eine Harnröhrenenge erzeugt ein typisches Bild bei der Harnstrahlmessung: das Maximum der Harnflusses wird schnell erreicht und zeigt bei langer Miktionsdauer ein langstreckiges gerades Plateau. Der maximale Flow liegt typischerweise unter 10 ml/s (siehe Kapitel Urologische Untersuchungen/Urodynamik).
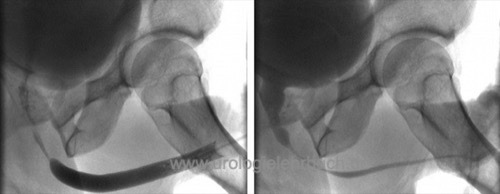
Retrograde Urethrographie:
wichtig für die Therapieplanung ist die korrekte Bestimmung der Strikturlänge. Dazu sind Aufnahmen mit senkrechtem Strahlengang zur Harnröhre notwendig, insbesondere bei bulbären Strikturen ist eine deutliche Schräglagerung des Patienten notwendig [Abb. retrograde Urethrographie 1 und MCU und retrograde Urethrographie 2].
 |
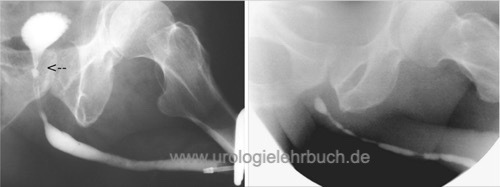 |
Miktionszysturethrographie:
Das MCU ist zur Diagnostik bei proximalen Strikturen geeignet [Abb. MCU bei bulbärer Harnröhrenenge].
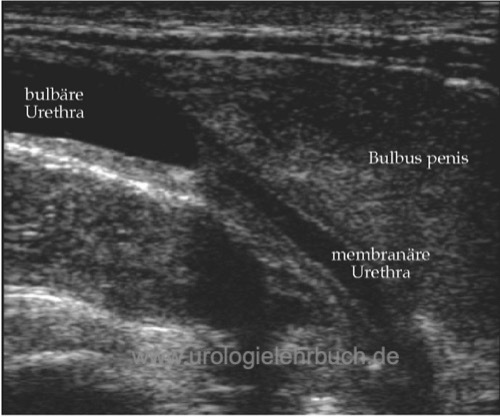
Sonographie:
Nach Füllung der Harnröhre mit einem Gleitmittel kann bei bulbären Harnröhrenengen die Länge korrekt identifiziert werden, welche bei der retrograden Urethrographie unterschätzt wird. Weiterhin ist die Einschätzung der Fibrose um die Striktur möglich, dies ist für die Therapieplanung von Bedeutung.
 |
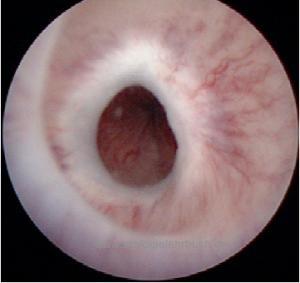
Zystoskopie:
Inspektion der Striktur [Abb. 2.18], bei Malignitätsverdacht mit Biopsien. Kinderzystoskope oder Ureterorenoskope sind hilfreich bei engen Harnröhren.
 |
Therapie der Harnröhrenstriktur
Erstversorgung bei Harnverhalt:
Dünner transurethraler Dauerkatheter oder suprapubischer Dauerkatheter. Eine transurethrale Bougierung sollte nur von erfahrenen Urologen durchgeführt werden (siehe unten).
Urethrotomia interna:
Die Methode der Wahl als erster Therapieversuch von kurzstreckigen Harnröhrenstrikturen ohne ausgeprägte fibrotische Reaktion.
Technik:
transurethrale Inzision der Striktur bei 12 Uhr (Technik und Komplikationen siehe Kapitel Operationstechniken/Urethrotomia interna). Die Urethrotomia interna nach Sachse verwendet ein kaltes Messer. Alternativ kann die Striktur mit Hilfe einer Laserfaser durchtrennt werden (Nd:YAG, Holmium, KTP). Die Urethromie nach Otis wird palliativ bei längerstreckigen Harnröhrenengen verwendet.
Ergebnisse:
Heilung der Striktur zwischen 20–70 %. Am besten sind die Ergebnisse bei kurzstreckigen bulbären Strikturen ohne ausgeprägte Spongiofibrose. Langstreckige penile Strikturen können durch eine endoskopische Therapie nicht geheilt werden, die Leitlinien empfehlen dafür eine primäre Harnröhrenplastik. Ein Rezidiv kann bis zu drei Jahre nach Urethrotomie auftreten. Eine zweite Sitzung nach Rezidivstriktur erhöht kaum die Heilungsquote.
Das Risiko einer Rezidivstriktur kann durch (Selbst)Bougierungen gesenkt werden, welche in Intervallen nach der Urethrotomie durchgeführt werden. Der Einbringen einer Kortisonsalbe (z.B. mit Triamcinolonacetonid) mittels Selbstbougierung senkt zusätzlich die Rezidivrate um etwa 10% (Verla u.a., 2023).
Ballon-Harnröhrendilatation:
Für die Ballon-Harnröhrendilatation werden spezielle Harnröhrenkatheter mit langen Ballonabschnitten verwendet, welche unter radiologische Kontrolle mit hohem Druck auf 24 CH Außendurchmesser für mehrere Minuten aufgeblasen werden. Der Eingriff ist ohne Narkose möglich. Das Ziel ist die Dilatation der Striktur ohne den erneuten Reiz einer Narbenbildung. Die Ballon-Harnröhrendilatation kann epitheliale Strikturen heilen, Strikturen mit ausgeprägter Spongiofibrose werden rezidivieren, vergleichbar wie die Ergebnisse der Urethrotomie (Liao u.a., 2020).
Die Verwendung eines Paclitaxel-beschichteten Ballonkatheters bei der Harnröhrendilatation kann die Häufigkeit oder den Zeitraum bis zu einer Rezidivstriktur senken (Elliott u.a., 2022). Bei Patienten mit einer Rezidivstriktur in der bulbären Harnröhre zeigte sich in einer randomisierten Studie nach sechs Monaten eine Rezidivrate von 25% vs 73% (Optilume Ballonkatheter versus konventionelle endoskopische Therapie).
Harnblasenhalsinzision:
Die Harnblasenhalsinzision ist der erste Therapieversuch bei einer Harnblasenhalsstenose, die Enge wird bei 12, 4 und 8 Uhr mit dem kalten Messer, einem monopolaren Haken oder mit Laser inzidiert.
End-zu-End Anastomose der Harnröhre:
Die Methode der Wahl für die definitive Versorgung von kurzstreckigen Harnröhrenstrikturen bis 2 cm mit signifikanter Spongiofibrose, wenn eine initiale Urethrotomia interna rezidiviert.
Technik:
nach Identifikation und Präparation der Striktur wird diese exzidiert. Beide Urethraenden müssen frei von narbigen Anteilen sein und locker aneinander approximiert werden können. Je näher sich die Striktur an der membranösen Harnröhre befindet, desto länger kann die Striktur für eine erfolgreiche Anastomose sein (bis 5 cm wurden berichtet). Die nicht-durchtrennende bulbäre Harnröhrenplastik (NTABU) ist eine weniger belastende technische Option bei kurzstreckigen bulbären Harnröhrenstrikturen ohne signifikante Spongiofibrose. Darstellung der Techniken und Komplikationen siehe Kapitel Operationstechniken/Offene Harnröhrenplastik – End-zu-End-Anastomose.
Ergebnisse:
Heilungsraten von 80–95 %. Faktoren für eine erfolgreiche Operation sind eine kurze Striktur, kein Rezidiveingriff und eine bulbäre Lokalisation. Hauptkomplikationen sind eine erneute Striktur, Fistelbildung, Penisverkürzung, Penisdeviation und erektile Dysfunktion. Die Vermeidung einer vollständigen Harnröhrendurchtrennung und Erhalt der bulbären Gefäßversorgung senkt das Risiko für Penisverkürzung, Penisdeviation und erektile Dysfunktion.
Plastische Korrektur von Meatusstenosen:
Technik:
nach longitudinaler Inzision der Striktur wird der Defekt mit einem gestielten Penishautlappen gedeckt. Alternativ wird Mundschleimhaut verwendet. Die zweite Schicht der Neoharnröhre wird durch den Hautverschluss erreicht. Bei ausschließlich distalen Meatusstenosen ohne Beteiligung der Fossa navicularis genügen longitudinale Inzisionen und eine transversale Naht, diese können ventral und dorsal kombiniert werden.
Ergebnisse:
bei Balanitis xerotica obliterans sind Rezidive bei Hautlappen häufig, bessere Ergebnisse werden mit Mundschleimhaut berichtet.
Einzeitige offene Harnröhrenplastik mit Gewebetransfer:
Technik:
Nach Exzision der Striktur wird die Harnröhre durch einen Gewebetransfer verschlossen. Bei Onlay-Techniken bleibt ein Teil der strikturierten Harnröhre stehen. Das Lumen wird durch einen Gewebetransfer vergrößert, es kann dorsal, lateral oder ventral platziert werden. Nach kompletter Entfernung der Harnröhre muss ein tubularisierter Gewebetransfer konstruiert werden. Tendenziell weisen tubuläre Harnröhrenersatzoperationen eine höhere Komplikationsrate auf. Darstellung der Techniken und Komplikationen siehe Kapitel Operationstechniken/Offene Harnröhrenplastik – einzeitige Techniken mit Gewebetransfer.
Ergebnisse:
Gute Ergebnisse mit langfristigen Heilungsraten von 75–90 % werden für kurzstreckige gestielte Onlay-Plastiken berichtet. Längerstreckige freie Onlayplastiken oder längerstreckige tubuläre gestielte Harnröhrenplastiken, insbesondere bei der Verwendung von Penis- oder Skrotalhaut, haben eine höhere Komplikationsrate. Hauptkomplikationen sind eine erneute Striktur, Fistelbildung, Harnröhrendivertikel und Impotenz.
Zweizeitige offene Harnröhrenplastik:
Technik:
longitudinale Spaltung der Harnröhre über die komplette Länge der Striktur, danach Deckung des Gewebedefektes mit Spalthaut. Der Patient miktioniert über die perineale Urethraöffnung. Das Transplantat muss über mehrere Monate einheilen, dann ist die zweite Sitzung möglich. Dazu wird die eingeheilte Spalthaut beidseits der alten Harnröhre longitudinal inzidiert und eine Neoharnröhre geformt. Diese wird über einen Katheter longitudinal vernäht. Die Neourethra wird, falls möglich, vor dem Hautverschluss mit einem Dartoslappen gedeckt. Technik und Komplikationen siehe Kapitel Operationsverfahren/Offene Harnröhrenplastik – zweizeitige Technik.
Ergebnisse:
Das sicherste Verfahren, wenn längerstreckige Harnröhrenabschnitte entfernt werden müssen. Langfristige Heilungsraten um 80 %, wobei Rezidivstrikturen noch über 10 Jahre nach der Operation auftreten können.
Y-V-Plastik:
Die Y-V-Plastik ist bei rezidivierenden Blasenhalsstenosen nach transurethraler(n) Inzision(en) indiziert. Die Y-V-Plastik kann über einen retropubischen oder laparoskopischen (roboter-assistierten) Zugang durchgeführt werden. Der Harnblasenhals und die prostatische Harnröhre werden ventral eingeschnitten, und die Inzision wird Y-förmig in die vordere Blasenwand fortgesetzt. Der Defekt wird wie ein V verschlossen, wodurch gesundes Blasengewebe in die Blasenhalsnarbe eingebracht wird.
Transurethrale Harnröhrenstents nach Urethrotomia interna:
Teilweise gute Ergebnisse werden in kleinen Serien mit permanenten (UroLume) oder entfernbaren (Memokath) Harnröhrenstentimplantationen berichtet. Die Langzeitergebnisse für UroLume waren mit einer Heilungsrate von unter 30% enttäuschend (Shah u.a., 2003b). Permanente Harnröhrenstents verursachen komplizierte und schwerwiegende Nebenwirkungen wie Schmerzen im Dammbereich, Stentmigration und schwer zu behandelnde wiederkehrende Strikturen. Urolume verwächst mit der Harnröhre und macht eine Entfernung schwierig. Der herausnehmbare, expandierbare metallische Memokath-Harnröhrenstent verhindert eine frühe rezidivierende Striktur nach Urethrotomie mit günstigen Nebenwirkungen (Jordan u.a., 2013), aber größere Studien sind nicht verfügbar.
| Paraphimose | Suchen | Balanitis xerotica obliterans |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur
Barbagli u.a. 2003 BARBAGLI, G. ; PALMINTERI,
E. ; LAZZERI, M. ; GUAZZONI, G.:
Anterior urethral strictures.
In: BJU Int
92 (2003), Nr. 5, S. 497–505
S. Bugeja, D. E. Andrich, and A. R. Mundy, “Non-transecting bulbar urethroplasty.,” Translational andrology and urology, vol. 4, no. 1, pp. 41–50, 2015.
S. P. Elliott et al., “One-Year Results for the ROBUST III Randomized Controlled Trial Evaluating the Optilume Drug-Coated Balloon for Anterior Urethral Strictures.,” J Urol, vol. 207, pp. 866–875, Apr. 2022, doi: 10.1097/JU.0000000000002346.
Gozzi, C.; Tritschler, S.; Bastian, P. J. & Stief, C. G.
[Management
of urethral strictures].
Urologe A, 2008, 47,
1615-1622
G. H. Jordan et al., “Effect of a temporary thermo-expandable stent on urethral patency after dilatation or internal urethrotomy for recurrent bulbar urethral stricture: results from a 1-year randomized trial.,” J Urol, vol. 190, no. 1, pp. 130–136, 2013.
J. M. Latini, J. W. McAninch, S. B. Brandes, J. Y. Chung, and D. Rosenstein, “SIU/ICUD Consultation On Urethral Strictures: Epidemiology, etiology, anatomy, and nomenclature of urethral stenoses, strictures, and pelvic fracture urethral disruption injuries.,” Urology, vol. 83, no. 3 Suppl, pp. S1–S7, 2014.
R. S. Liao, E. Stern, J. E. Wright, and A. J. Cohen, “Contemporary Management of Bulbar Urethral Strictures.,” Reviews in urology, vol. 22, no. 4, pp. 139–151, 2020.
N. Lumen, F. C. Juanatey, K. Dimitropoulos, and F. E. Martins, “EAU Guidelines: Urethral Strictures,” 2023. [Online]. Available: https://uroweb.org/guidelines/urethral-strictures.
Peterson und Webster 2004 PETERSON, A. C. ;
WEBSTER, G. D.:
Management of urethral stricture disease: developing options for
surgical intervention.
In: BJU Int
94 (2004), Nr. 7, S. 971–6
F. Schreiter and G. H. Jordan, Eds., Reconstructive Urethral Surgery. Springer Medizin Verlag Heidelberg, 2006.
D. K. Shah, E. M. Paul, and G. H. Badlani, “11-year outcome analysis of endourethral prosthesis for the treatment of recurrent bulbar urethral stricture.,” J Urol, vol. 170, no. 4 Pt 1, pp. 1255–1258, 2003.
W. Verla et al., “Is a Course of Intermittent Self-dilatation with Topical Corticosteroids Superior at Stabilising Urethral Stricture Disease in Men and Improving Functional Outcomes over a Course of Intermittent Self-dilatation Alone? A Systematic Review and Meta-analysis.,” European urology open science, vol. 51, pp. 95–105, May 2023, doi: 10.1016/j.euros.2023.01.011.
H. Wessells, A. Morey, A. Vanni, L. Rahimi, and L. Souter, “AUA Guideline: Urethral Stricture Disease.” [Online]. Available: https://www.auanet.org/guidelines-and-quality/guidelines/urethral-stricture-guideline
 English Version: Causes and treatment of urethral stricture.
English Version: Causes and treatment of urethral stricture.
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siche Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siche Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.