Sie sind hier: Startseite > Krankheiten mit urologischer Manifestation > Schistosomiasis
Bilharziose: Diagnose und Therapie der urogenitalen Schistosomiasis
Definition der Schistosomiasis
Die urogenitale Bilharziose (Schistosomiasis) ist eine durch Schistosoma haematobium ausgelöste urogenitale Erkrankung mit Besiedelung des perivesikalen Venenplexus durch Saugwürmer. Synonym: Bilharziose.
Schistosoma mansoni und S. japonicum persistieren in den Darmvenen und verursachen Darm- und Lebererkrankungen.
Epidemiologie der Bilharziose
- Verbreitungsgebiet von S. haematobium: Afrika, mittlerer Osten, Südwestasien (Iran, Irak, arabische Halbinsel).
- Weltweit sind 200 Mio. Menschen an Schistosomiasis erkrankt, davon 80 Mio. an S. haematobium.
Ätiologie der Schistosomiasis
Erreger der Bilharziose:
Der Saugwurm Schistosoma haematobium verursacht die urogenitale Schistosomiasis. S. mansoni und S. japonicum verursachen die hepatische Schistosomiasis.
Erregerkreislauf:
Der infizierte Mensch ist der Endwirt, eine Süßwasserschnecke der Zwischenwirt.
Zwischenwirtstadien:
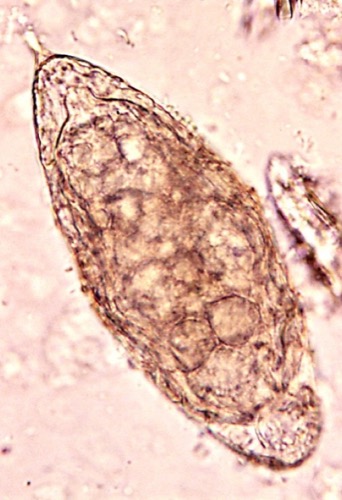
Der infizierte Mensch (Endwirt) gibt die Eier [Abb. 1.4] über den Urin oder Stuhl in das Süßwasser ab. Aus den Eiern werden Mirazidien freigesetzt und infizieren bestimmte Schneckenarten (Bulinus spec.). In der Schnecke entwickeln sich infektiöse Larven (Zerkarien), welche in das Wasser zurückkehren. Aus einer Mirazidie entstehen 105 Zerkarien.
 |
Endwirtstadien:
Die Zerkarien penetrieren die menschliche Haut beim Baden und gelangen über die Lymph- und Blutbahn in das Venensystem. Dort reifen sie und finden ihren Geschlechtspartner. Gemeinsam wandern die adulten Wurmpaare in den perivesikalen Venenplexus, dort leben sie ineinander verschlungen bis zu 10 Jahre. Die genaue Wanderung im Körper und ihre Steuerung ist unklar. Die Eiablage findet in den submukösen venösen Kapillaren von Harnblase und Rektum statt, von dort gelangen die Eier über den Urin (und Stuhl) in die Umwelt. Ein Wurmpaar legt ungefähr 200–500 Eier pro Tag.
Pathophysiologie der Bilharziose:
Die abgelegten Eier führen zu einer ausgeprägten granulomatösen Entzündungsreaktion mit Fibrose. Die lange Lebensdauer der Würmer und Reinfektionen führen zu einer chronischen Fibrose der Urogenitalorgane mit obstruktiver Uropathie. Das Immunsystem entwickelt eine ausgeprägte Reaktion gegen Oberflächeneigenschaften der Eier und der verschiedenen Wurmstadien, sodass die Krankheitsaktivität vom Immunsystem gebremst wird.
Spätfolgen der obstruktiven Uropathie sind die Steinbildung und die Urämie. Weiterhin können ausgehend von der chronischen Entzündungsreaktion (Plattenepithel)-Karzinome der Harnblase entstehen.
Klinik der Schistosomiasis
Lokale Dermatitis:
An der Eintrittspforte, meist zwischen den Zehen (swimmer’s itch). Die lokale Dermatitis kann auch durch Zerkarien nicht humanpathogener Schistosomen ausgelöst werden (Fehlwirt).
Akute Schistosomiasis:
Auch Katayama-Fieber genannt. Typisch für die erste Exposition der Bilharziose, welche meist von der einheimischen Bevölkerung nicht erinnert wird und somit meist bei Reisenden auftritt. Das Krankheitsstadium korreliert mit der ersten Eiablage der adulten Würmer, dies tritt 3–12 Wochen nach Infektion auf. Beschwerden: Fieber, Lymphadenopathie, Splenomegalie, Eosinophilie, Urtikaria.
Aktive Schistosomiasis:
Stadium der Eiablage der Bilharziose. In endemischen Gebieten meist im Kindes- und Jugendalter. Beschwerden: Hämaturie und terminale Dysurie, Pyurie. Oft Koinfektion mit Chlamydia trachomatis.
Chronische Schistosomiasis:
Beschwerden:
Abnehmende Intensität der Hämaturie und Dysurie, Entwicklung einer zunächst klinisch stummen obstruktiven Uropathie. Die Erkrankung schreitet auch nach dem Absterben der Würmer durch weitere Schrumpfung der fibrotischen Areale fort.
Hydronephrose:
Evtl. mit Superinfektion, rezidivierende Koliken oder Funktionsverlust. Die Ureterstrikturen liegen meist im distalen Ureter.
Urolithiasis:
Harnsteine entstehen durch die Urinstase und rezidivierende Harnwegsinfektionen.
Harnblase:
Allmähliche Verkleinerung der Harnblasenkapazität, subvesikale Obstruktion durch eine Harnblasenhalssklerose, narbige Schrumpfblase mit Inkontinenz.
Rezidivierende Salmonelleninfektionen:
Die Salmonellen besiedeln die Würmer und sind dort für das Immunsystem nicht angreifbar. Es kommt zu Harnwegsinfektionen, Bakteriämien bis hin zur Sepsis.
Hämatospermie:
Blut im Sperma bei Eiablagerungen in den Samenblasen.Befall der weiblichen Genitale:
Möglich sind Dyspareunie, Zervixstenose mit verhinderter Muttermundreifung während der Geburt, Retention von Menstruationsblut, verminderte Fruchtbarkeit und eine erhöhte Rate an EUG bei Tubenverschluss. Ein niedriges Geburtsgewicht und Frühgeburtlichkeit ist bei Plazentabefall möglich, eine fetale Schistosomiasis ist bisher nicht publiziert worden.
Harnblasenkarzinom:
Die Ausbildung eines Harnblasenkarzinoms ist bereits in einem relativ frühen Lebensalter von 40–50 Jahren möglich. Histologisch überwiegt mit 60 % das Plattenepithelkarzinom, in 10 % entsteht ein Adenokarzinom. Die Hälfte der Tumoren ist gut differenziert (G1) und hat eine gute Prognose. Die Tumoren wachsen exophytisch und stoßen nekrotische Tumormassen ab, deren Ausscheidung pathognomonisch ist (Nekroturie).
Diagnostik der Schistosomiasis
Urinsediment:
Größe der Bilharziose-Eier 100 μm, ovale Form mit einer Spitze an einem Ende. Die Krankheitsintensität kann anhand der Anzahl der Eier in 10 ml Mittagsurin eingeteilt werden: leicht (unter 100), mittel (101–250), schwer (über 250). Weiterhin zeigt das Urinsediment Hämaturie, Proteinurie und Leukozyturie.
Stuhluntersuchung:
Nachweis von Blut und Eiern.
Biopsie der Rektumschleimhaut:
Bei klinischem Verdacht und fehlendem Einachweis in Urin oder Stuhl.
Labor:
Serologischer Infektionsnachweis mit Western blot.
Sonographie:
Detektion von Harnstauungsnieren, Verdickung der Harnblasenwand (mit oder ohne Verkalkung), Messung der Harnblasenkapazität.
Urogramm:
Harnblasenwandverkalkung, Hydronephrose, funktionslose Niere, Harnblasen- oder Ureterfüllungsdefekte, Restharnbildung.
Computertomographie:
Das Computertomogramm ist die bessere Alternative zum Urogramm.
Zystoskopie:
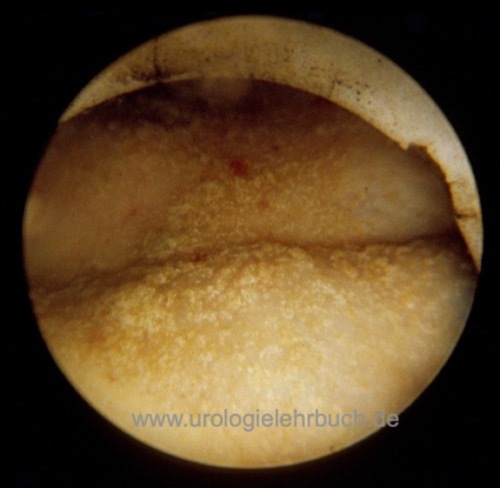
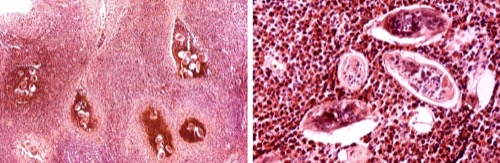
Das Spektrum der Harnblasenschleimhautveränderungen bei Bilharziose ist reichhaltig: entzündliche Hyperämie mit bullöser Schleimhaut, hyperämische (blutende) polypoide Tumoren, ulzeriende Läsionen. Sandy patches sind weißliche stecknadelkopf- bis erbsgroße Vorwölbungen, welche verkalkten nicht ausgeschiedenen Eiern entsprechen [Abb. Zystoskopie mit "sandy patches"]. Von verdächtigen Läsionen wird eine Biopsie entnommen (oder TURB) und mikroskopisch auf Eier untersucht [Histologie der Schistosomiasis].
 |
 |
Therapie der Schistosomiasis
Medikamentöse Therapie der Bilharziose:
Praziquantel:
Die Tagesdosis von Praziquantel beträgt 40 mg/kgKG. Die Erfolgsrate der Einmalgabe liegt bei S. haematobium zwischen 85–99 %. Die deutsche Leitlinie zur Therapie des Schistosomiasis empfiehlt eine Therapiedauer von drei Tagen zur Vermeidung eines Rezidivs. Die Empfehlungen der WHO zur Therapie von Risikopatienten in Endemiegebieten wird nach der Prävalenz der Schistosomiasis gestaffelt, bei hohem Risiko wird die jährliche Einmalgabe der o.g. Tagesdosis empfohlen.
Zukunftaussichten:
Oxadiazole sind im Tierversuch erfolgreich.
Operative Therapie der Bilharziose:
Partielle Zystektomie:
Bei tiefen ulzerierenden Läsionen der Harnblase.
Harnblasenaugmentation:
Bei narbiger Schrumpfblase ohne Beteiligung der Harnleiter. Bei ausgeprägtem Befall ist eine supravesikale Harnableitung erforderlich.
Harnleiterreimplantation:
Evtl. mit Boari-Harnblasenlappen bei distalen Ureterstrikturen, welche nach konservativer Therapie persistieren. Bei langstreckigem Ureterbefall ist entweder ein Ureteresatz aus Ileum oder eine supravesikale Harnableitung erforderlich.
Radikale Zystektomie:
Bei Karzinommanifestation.
| Aspergillose | Suchen | Echinokokkose |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur Schistosomiasis
Ghoneim 2002 GHONEIM, M. A.: Bilharziasis of the genitourinary tract.In: BJU Int
89 Suppl 1 (2002), S. 22–30
Ross u.a. 2002 ROSS, A. G. ; BARTLEY, P. B. ;
SLEIGH, A. C. ; OLDS, G. R. ; LI, Y. ;
WILLIAMS, G. M. ; MCMANUS, D. P.:
Schistosomiasis.
In: N Engl J Med
346 (2002), Nr. 16, S. 1212–20
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siche Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siche Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.