Sie sind hier: Startseite > Harnleiter > Operationen > Transureteroureterostomie
Transureteroureterostomie: End-zu-Seit Harnleiteranastomose
Indikation zur Transureteroureterostomie
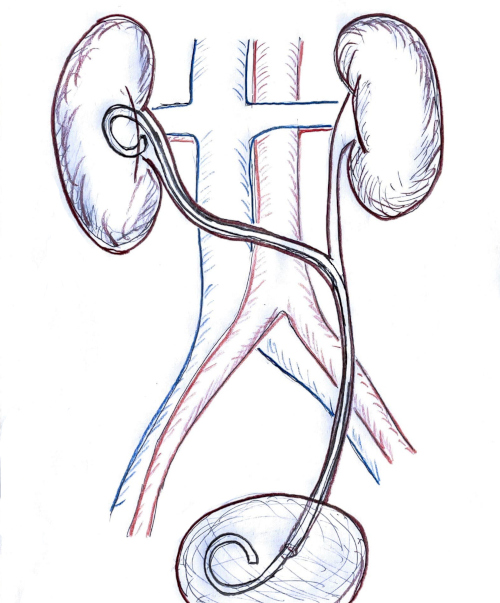
Bei der Transureteroureterostomie wird der erkrankte Harnleiter auf der Gegenseite mit dem gesunden Harnleiter End-zu-Seit anastomosiert. Die Transureteroureterostomie wird selten bei folgenden Indikationen angewendet (Barry, 2005):
- Bei Verletzung oder Defekten des distalen Harnleiters, wenn ein Psoas-Hitch oder Boari-Lappen nicht möglich sind (Voroperationen oder Bestrahlung im kleinen Becken)
- Zur Harnableitung mit Harnleiterhautfistel
Als Vorteil gilt die Einfachheit der Technik, nachteilig ist die Abhängigkeit der gesamten Nierenfunktion von einem Harnleiter.
 |
Kontraindikationen
- Gerinnungsstörungen
- Längere Strikturen, die keine spannungsfreie Anastomose erlauben.
- Funktionsarme Niere unter 10–20% der GFR.
- Grunderkrankungen mit zu hohem OP-Risiko.
- Vorsicht ist geboten bei Erkrankungen mit hohem Rezidivrisiko und Gefahr für die distale Harnleiterfunktion: Strahlentherapie in der Nähe der Harnleiter, rezidivierende Nephrolithiasis, Urothelkarzinom, Erkrankungen der Aorta, retroperitoneale Fibrose und Tumorerkrankungen des Beckens.
Operative Technik der Transureteroureterostomie
Patientenvorbereitung:
Ausschluss einer Harnwegsinfektion, perioperative Antibiotikaprophylaxe, Zystoskopie, retrograde Pyelographie zur Überprüfung der Diagnose und der Länge des Ureterdefekts. Dauerkatheter.
Operativer Zugang:
Mediane Laparotomie, laterokolische Inzision beidseits und Identifikation beider Harnleiter. Je nach Grunderkrankung wird der distale Harnleiter auf der erkrankten Seite mobilisiert und reseziert. Das proximale Ende des erkrankten Harnleiters wird vorsichtig mit der Gefäßversorgung mobilisiert. Ein Tunnel vom linken zum rechten Retroperitoneum wird unter dem Mesenterium und über den großen Gefäßen mittels Fingerdissektion aufgedehnt und der erkrankte proximale Harnleiter wird ohne Knickbildung auf die Gegenseite geführt. Alternativ wird das posteriore Peritoneum wie bei der retroperitonealen Lymphadenektomie inzidiert und das Dünndarmmeso von den großen Gefäßen mobilisiert.
Transureteroureterostomie:
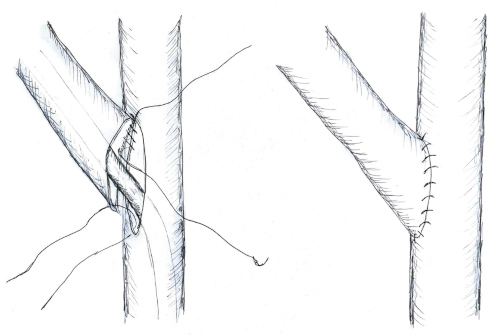
- Der erkrankte Harnleiter wird über 3 cm spatuliert.
- Der gesunde Harnleiter wird nur minimal mobilisiert, und an passender Stelle über 3 cm medial längs im Bereich der geplanten Anastomose mit einer Gefäßschere eröffnet.
- Eine DJ-Harnleiterschiene wird über die Ureterotomie in die Harnblase vorgeschoben und das andere Ende über den erkrankten Harnleiter in die kontralaterale Niere vorgeschoben.
- Es werden Anastomosen-Ecknähte (PDS 5-0) vorgelegt, die Hinterwand der Anastomose wird fortlaufend von innen und die Vorderwand der Anastomose wird fortlaufend von außen genäht.
- Einlage einer Wunddrainage
- Schichtweiser Wundverschluss
 |
Nachsorge der Transureteroureterostomie
Allgemeine Maßnahmen:
Frühzeitige Mobilisation. Thromboseprophylaxe. Laborkontrollen (Hb). Wundkontrollen und regelmäßige Untersuchung des Abdomens.
Analgesie:
Idealerweise über einen Epiduralkatheter. Zusätzlich Schmerztherapie mit einer Kombination aus Nichtopioid-Analgetika und Opioid.
Drainagen und Katheter:
Drainage 1–2 Tage, bis die Fördermenge deutlich unter 50 ml ist, Dauerkatheter 1–2 Tage länger als die Drainage. DJ 2–4 Wochen.
Komplikationen der Transureteroureterostomie
Blutung. Infektion. Urinom. Ureterstriktur (Rezidiv). Verletzung von Nachbarorganen (Darm, Leber, Milz, Pankreas).
| lap. Nierenbeckenplastik | Suchen | Ureterozystoneostomie |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur
J. M. Barry, “Surgical atlas transureteroureterostomy.,” BJU Int., vol. 96, no. 1, pp. 195–201, 2005, doi: 10.1111/j.1464-410X.2005.05552.x.
 English Version: Transureteroureterostomy: end-to-side anastomosis of the ureter
English Version: Transureteroureterostomy: end-to-side anastomosis of the ureter
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siche Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siche Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.